Dado que el consumo excesivo de alcohol es una etiología frecuente de la enfermedad del hígado graso, se diagnostica NAFLD si el consumo diario de alcohol eses menor 20 y 30 g / d en mujeres y hombres.
La definición de NASH asocia tres anormalidades histológicas: esteatosis, agrupación de hepatocitos e inflamación lobular.
La esteatosis, o hígado graso, conduce a NASH en el 20% de los pacientes y, en este caso, a lesiones de fibrosis en el 30% de ellos. La cirrosis ocurre en el 20% de los pacientes con lesiones por fibrosis y complicaciones de la cirrosis en aproximadamente el 20%, como en otras etiologías.3, 4
Los factores de riesgo identificados de enfermedad hepática severa son los siguientes: síndromes metabólicos, aumento de ALAT, ASAT, de fosfatasa alcalina, resistencia a la insulina y sobrepeso para la evolución a NASH; valor inicial y la evolución de la puntuación de ASAT, ALAT y NAS, lesiones histológicas (esteatosis, lesiones necro inflamatorias y fibrosis) para la fibrosis.
La importancia de la revisión del hígado
Dado que NAFLD es una enfermedad frecuente y asintomática antes de que se produzca una descompensación de la cirrosis, se recomienda un examen sistemático en todos los pacientes con uno de los factores de riesgo metabólicos, con un examen de ultrasonido y una dosificación de enzimas hepáticas.
El examen de detección con ultrasonido debe realizarse sistemáticamente, incluso en ausencia de ALAT elevado y ASAT, ya que pueden ser normales o fluctuantes. La evaluación de la fibrosis es necesaria en todos los pacientes, pero particularmente en aquellos con factores de riesgo de fibrosis (edad superior a 50, diabetes mellitus tipo 2, síndromes metabólicos) dada su utilidad para el pronóstico.2, 3, 5
Debe considerarse la interacción entre el bajo consumo de alcohol y los factores metabólicos. El estilo de vida del paciente debe ser evaluado, así como los hábitos alimenticios y de actividad. Dado que la primera causa de mortalidad en pacientes con hígado graso no alcohólico es cardiovascular, la detección de enfermedades cardiovasculares es obligatoria en todos los pacientes, después de una evaluación detallada del factor de riesgo.6
Con respecto a la enfermedad hepática en sí, hay tres objetivos en pacientes con sospecha de NAFLD:
→ Confirmar o no el diagnóstico de NAFLD,
→ Detectar la NASH (debido a su asociación con el riesgo de fibrosis),
→ Detectar una fibrosis hepática grave (cirrosis o pre cirrosis) que indique la detección sistemática de complicaciones de la cirrosis (incluido el carcinoma hepatocelular y la hipertensión portal).2, 3, 5
Diagnóstico de NASH
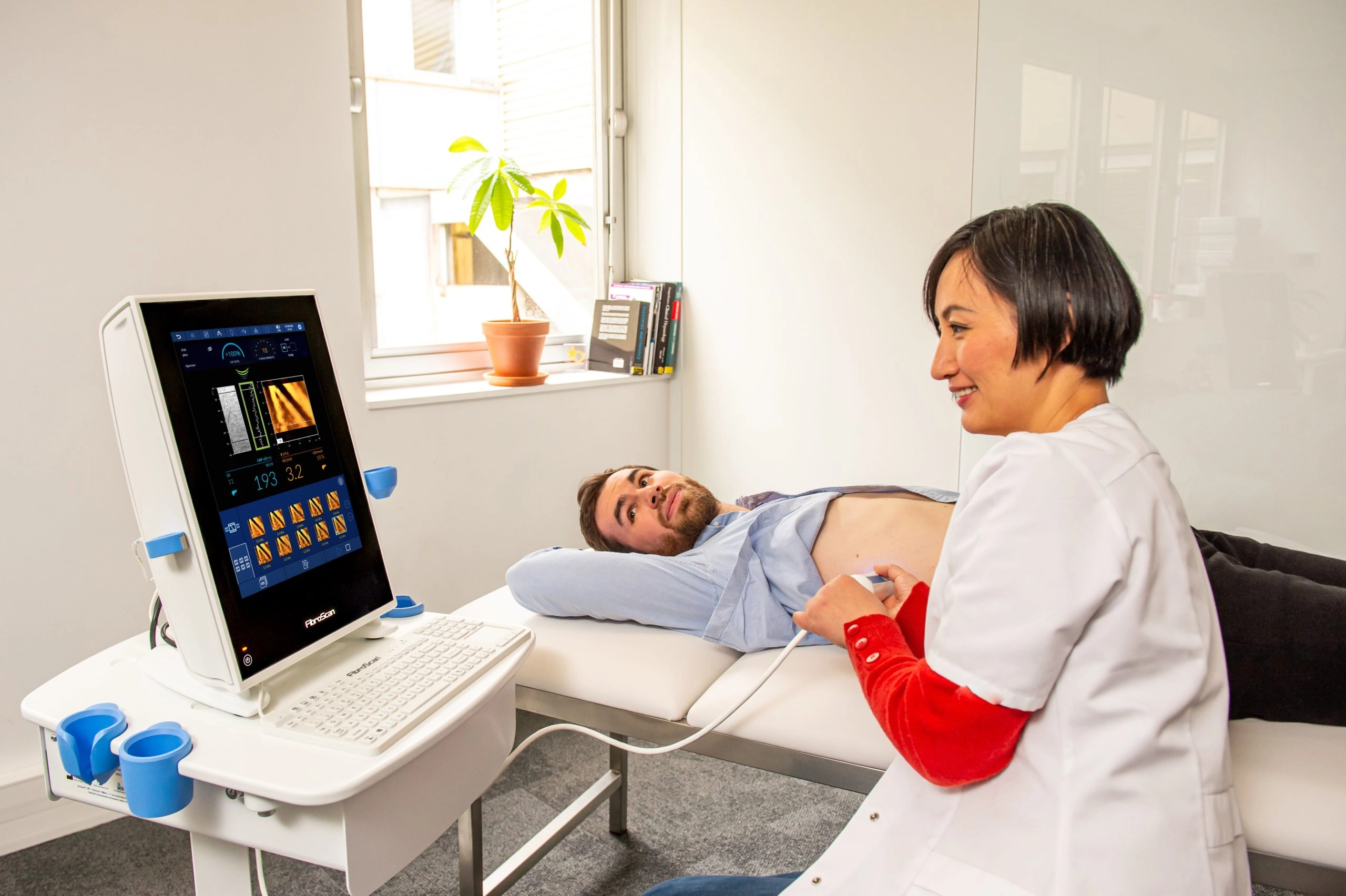
Si los criterios de definición de NAFLD y NASH son histológicos y necesitan una biopsia hepática, las pruebas no invasivas son útiles para evitar la morbilidad y la mortalidad relacionadas con este examen.7, 8 Para el diagnóstico de esteatosis, la mejor estimación cuantitativa de la grasa hepática se realiza por 1H-MRS pero dado que este examen es costoso, el examen de ultrasonido sigue siendo el procedimiento ideal de diagnóstico más usado; biomarcadores séricos y puntuaciones reconocidos como alternativas aceptables por las recientes directrices internacionales.5, 9
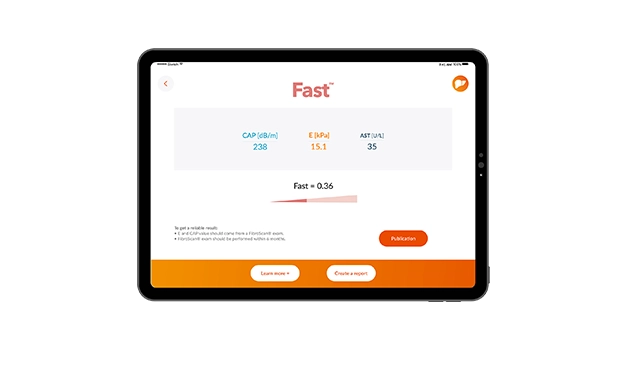
Para el diagnóstico de lesiones por fibrosis, los biomarcadores, las puntuaciones y la elastografía de transición se consideran aceptables: la combinación de ambos podría aumentar la precisión del diagnóstico y por consiguiente disminuir el número de biopsias hepáticas.7
La evaluación de la enfermedad hepática durante el seguimiento de los pacientes generalmente se realiza con biomarcadores y elastografía de transción (directrices internacionales de 2016, para un diagnostico con pruebas no invasivas).
En conclusión, el diagnóstico temprano de esteatohepatitis no alcohólica es necesario en todos los pacientes con anomalías metabólicas debido a su alta y creciente prevalencia en la población general, el alto riesgo de lesiones graves por fibrosis (incluida la cirrosis y sus complicaciones) y la eficacia de la gestión de los componentes del síndrome metabólico, 10 particularmente en una etapa temprana de la enfermedad hepática.
Si la farmacoterapia está actualmente reservada para una minoría de pacientes caracterizados por NASH grave, están en desarrollo agentes novedosos prometedores con propiedades antiinflamatorias, antifibróticas o sintetizador de insulina, con la esperanza de controlar esta enfermedad hepática endémica en los países occidentales y probablemente en el futuro, en otros países.
Referencias :
- 1. Dyson J, Jacques B, Chattopadyhav D, Lochan R, Graham J, Das D et al. Hepatocellular cancer: the impact of obesity, type 2 diabetes and a multidisciplinary team. J Hepatol 2014; 60(1):110-
- 2. Younossi ZM, Koening AB, Abdelatif D, Fazel Y, Henry L, Wymer M. Global epidemiology of Non-alcoholic fatty liver disease-Meta-analysis assessment of prevalence, incidence and outcomes. Hepatology 2016; 1(64):73-84.
- 3. Vernon G, Baranova A, Younossi ZM. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults. Aliment Pharmacol Ther. 2011 Aug;34(3):274-85.
- 4. Traussnigg S, Kienbacher C, Halilbasic E, Rechling C, Kazemi-Shirazi L, Hofer H, et al. Challenges and Management of Liver Cirrhosis: Practical Issues in the Therapy of Patients with Cirrhosis due to NAFLD and NASH. Dig Dis. 2015; 33(4):598-607.
- 5. EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. European Association for the Study of the Liver (EASL); European Association for the Study of Diabetes (EASD); European Association for the Study of Obesity (EASO). J Hepatol 2016 Jun; 64(6):1388-402.
- 6. Lonardo A, Sookoian S, Pirola CJ, Targher G. Non-alcoholic fatty liver disease and risk of cardiovascular disease. Metabolism 2016; 65 (8):1136-50.
- 7. Boursier J, Vergniol J, Guillet A, Hiriart JB, Lannes A, Le Bail B, et al. Diagnostic accuracy and prognostic significance of blood fibrosis tests and liver stiffness measurement by FibroScan in non-alcoholic fatty liver disease. J Hepatol. 2016 Sep; 65(3):570-8.
- 8. Van Katwyk S, Coyle D, Cooper C, Pussegoda K, Cameron C, Skidmore B, et al. Transient elastography for the diagnosis of liver fibrosis: a systematic review of economic evaluations. Liver Int. 2017; 37(6):851-861.
- 9. Sanyal AJ, Friedman SL, McCullough AJ, Dimick-Santos L. Challenges and Opportunities in Drug and Biomarker Development for Nonalcoholic Steatohepatitis: Findings and Recommendations from an American Association for the Study of Liver Diseases–U.S. Food and Drug Administration Joint Workshop. Hepatology 2015; 61:1392-1405.
- 10. Kenneally S, Sier JH, Moore JB. Efficacy of dietary and physical activity intervention in non-alcoholic fatty liver disease: a systematic review. BMJ Open Gastroenterol. 2017;4(1):e000139.