
FibroScan® by echosens
La solution non invasive de référence
pour une prise en charge globale des maladies chroniques du foie
CAP™ est le paramètre non invasif de référence, utilisé comme aide pour diagnostiquer et surveiller la stéatose hépatique.
CAP™ est disponible en option.

Une épidémie silencieuse de stéatose hépatique, appelée MASLD/MASH, touche l’ensemble de la population mondiale. Parmi les principales causes de stéatose hépatique, on retrouve la consommation excessive d’alcool et/ou un régime alimentaire pauvre et un mode de vie sédentaire.
Si les patients restent sans diagnostic et sans traitement, ils peuvent développer une cirrhose du foie irréversible. Si cette stéatose est traitée à un stade précoce, et que le patient suit un régime alimentaire et change son mode de vie, la maladie peut être réversible.
La plupart des patients avec un syndrome métabolique.19,20
Les facteurs de risque et prédicteurs de la MASLD
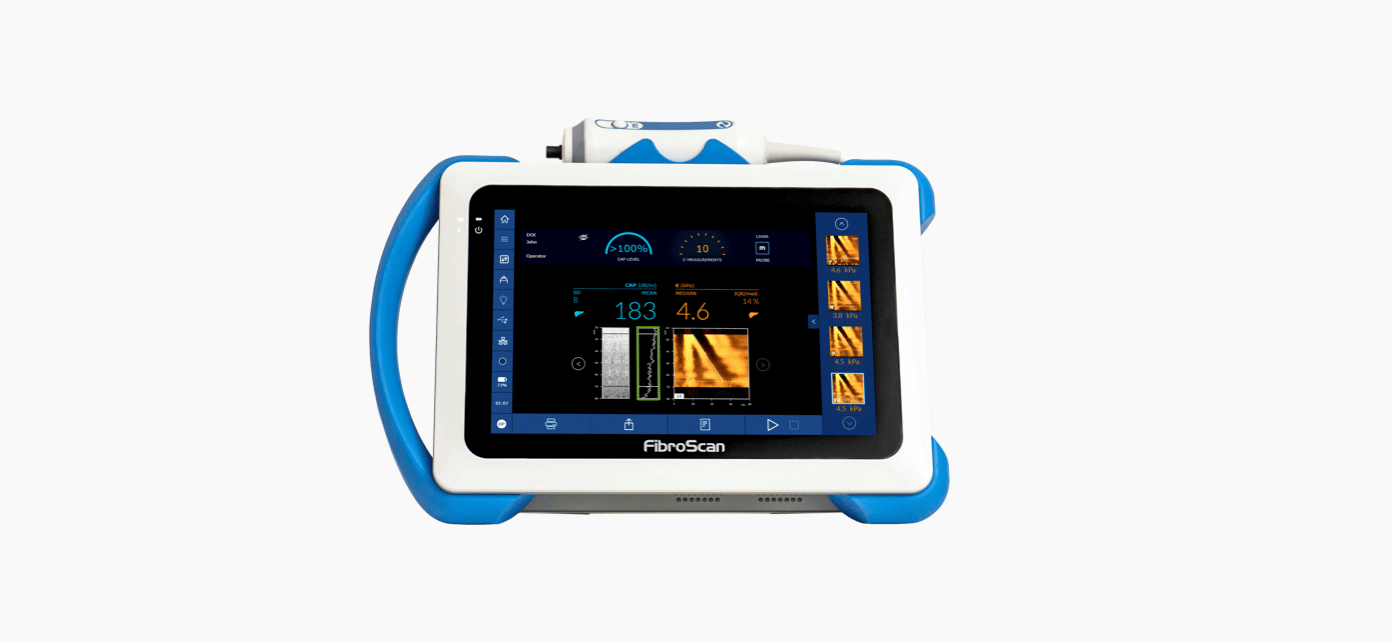
CAP™ est unique, breveté et validé pour l’évaluation de la stéatose hépatique1,2 : 1 130 articles soumis à des comités de lecture sont favorables à l’utilisation de CAP™.
CAP™ permet de guider les médecins et les patients afin d’améliorer le suivi des modifications dans le mode de vie et de contrôler l’intervention thérapeutique.
CAP™ est un substitut quantitatif de la stéatose hépatique exprimé en décibel par mètre (dB/m).
LSM by VCTE™ et CAP™ sont mesurés simultanément, sans allonger le temps d’examen.
CAP™ est disponible sur les trois sondes FibroScan® (sondes S+*, M+ et XL+).
*CAP™ n’est pas disponible dans tous les pays pour la sonde S+.
1. Karlas T, Petroff D, Sasso M, et al. Individual patient data meta-analysis of controlled attenuation parameter (CAP) technology for assessing steatosis. J Hepatol. 2017;66(5):1022-1030. doi:10.1016/j.jhep.2016.12.022.
2. Recio E, Cifuentes C, Macías J, et al. Interobserver concordance in controlled attenuation parameter measurement, a novel tool or the assessment of hepatic steatosis on the basis of transient elastography. Eur J Gastroenterol Hepatol. 2013;25(8):905-911.doi:10.1097/MEG.0b013e32835f4c3d.
Les produits de la gamme FibroScan® sont des dispositifs médicaux de classe IIa tels que définis par la Directive 93/42/CEE (EC 0459). Ces dispositifs sont conçus pour être utilisés en pratique médicale afin de mesurer l’élasticité hépatique et l’atténuation ultrasonore chez des patients atteints d’une pathologie du foie. Les examens doivent être réalisés uniquement par un opérateur certifié par le fabricant ou son représentant local agréé. Il est expressément recommandé aux opérateurs de lire attentivement les instructions communiquées dans le guide d’utilisation et sur l’étiquetage de ces produits. Vérifier les conditions de défraiement des coûts auprès des organismes payeurs.

La solution non invasive de référence
pour une prise en charge globale des maladies chroniques du foie

Évaluation facilitée de la santé du foie pour tous

Solution digitale pour aider les cliniciens avec des outils de prise en charge complets.

Aller plus loin dans la prise en charge des maladies du foie en associant FibroScan® à des marqueurs biologiques